| MEDICINSK BAKGRUND Konventionell röntgenundersökning av skelett är sedan decennier en erkänd och beprövad metod där framför allt skelettet kan bedömas medan mjukdelarna är mer svårbedömda. Vanliga frågeställningar är skelettförändringar, frakturer, luxationer samt bedömning av ledspalter, utgjutning, förkalkning, fri kropp, artros och artrit. Mjukdelssvullnad samt diskdegeneration kan översiktligt bedömas vid undersökning av ryggraden liksom kontroll av fusion, läkning och ev osteosyntesmaterial. Belastade bilder/provokation används vid vissa undersökningar för att bedöma ledens utseende under påfrestning. Provokation ska inte användas vid färsk skelettskada eller vid halsryggsröntgen av t ex Bechterew-patienter. Konventionell röntgen ingår vid preoperativ planering av artrodes/plastik samt postoperativt i uppföljning av operationsresultat då protesläge/-lossning, spikglidning och läkning bedöms. Kartläggning och kontroll av läkning av skelettfrakturer/luxationer utförs vanligen med konventionell metod. Metoden kan även användas vid bedömning/utredning av infektion i skelett samt tumörer och metastaser i skelett. |
|
Indikationer Fraktur, luxation, tumör, infektion, skelettförändring
Undersökning av leder är även indicerade vid frågeställning artrit/artros
Ytterligare frågeställningar kan förekomma i de organspecifika metodbeskrivningarna. |
Armbåge |  SOS-kod: 63400, 63407,63430 Ansvarig metodsida: Anita Brinck |
Metodansvarig läkare: Ingvar Kristiansson Metodansvarig röntgensjuksköterska/BMA: Daniel Molina Metodansvarig röntgensjuksköterska/BMA: Nikola Jelecanin | |
| VALIDERING Konventionell röntgenundersökning är en väl beprövad, vedertagen, lättillgänglig standardmetod och dess värde som första undersökning har framhållits i flera handböcker. Vid trauma kan man bedöma förekomst av fraktur, grad av dislokation i frakturen samt luxation. Frakturlinjer kan vara subtila och svårvärderade initialt och uppföljande undersökning med konventionell teknik eller annan teknik kan krävas för diagnos. En fraktur kan vara så komminut att den är svårvärderad, vilket kräver kompletterande undersökning med t ex datortomografi (DT). Vid trauma med blödning i leden eller vid artrit med utgjutning i leden kan den utspända ledkapseln vid vissa ledundersökningar ses med konventionell röntgenundersökning, t ex knäled, armbågsled, fotled. Ett fettskikt finns i kapseln, som normalt är sammanfallen och döljer sig i fördjupningar ventralt och dorsalt. Om leden är utspänd av vätska syns dessa fettskikt dislocerade på röntgenbilden i sidoprojektion. Ett fynd med utspänd ledkapsel är ospecifikt, men vid trauma talar det starkt för förekomst av fraktur med blödning, även om fraktur inte kan diagnostiseras initialt. Luxation i en led kan vara förenad med fraktur, som är svårvärderad initialt. Röntgenkontroll efter reposition är av värde för att se att om repositionen har lyckats samt att påvisa ev. fraktur. Luxation i axelleden är i 95 % av fallen ventral. Bakre luxationer är sällsynta och ofta svårdiagnostiserade. Kompletterande undersökningar med ytterligare vridningar eller datortomografi är ofta av värde. Tidiga artritförändringar är svåra att värdera, medan förändringar i skelettet vid artrit och artros kan bedömas. Lokala förändringar i ledbrosk och mjukdelar kan inte utvärderas med konventionell röntgenundersökning. Inlagring av calciumhaltiga salter i ledbrosk, hyalint brosk och ledkapsel kan ske vid s.k. pyrofosfatsynovit (CPPD). Förekomst av sådana mjukdelsförkalkningar kan dock förekomma både vid akut artrit och i lugnt skede utan artritsymptom. Strukturförändringar i benet i form av tumördestruktion kan bedömas, medan subtilare förändringar, såsom tidig osteoporos, tidiga förändringar vid metabola sjukdomar samt inlagringssjukdomar kan vara svåra att urskilja. Avancerad artrit i en led eller förstörd led efter fraktur kan i vissa fall behandlas med protes. Röntgenologisk kontroll av korrekt protesläge är viktig. Strukturförändringar i benet i form av destruktion pga tumör eller infektion kan bedömas. Subtila förändringar t ex tidig osteoporos, tidiga förändringar vid metabola sjukdomar samt inlagringssjukdomar kan vara svåra att urskilja. Skelettmognad kan accelereras vid lokal artrit, med mer avancerad skelettmognad än åldern anger. |
| UTRUSTNING Utrustning som kan användas är takstativ, pendelbord eller mobil utrustning. För bildframställning används direktdigital detektor alternativt befintliga bildplattor och bildplattesystem. Kringutrustning: Kompressionsanordning anpassad till utrustning inklusive kuddar, gonadskydd, märken för sidoangivelse, benstöd, sandsäckar, snedkuddar |
| FUNKTIONS-, SÄKERHETS- OCH PRESTANDAKONTROLL SAMT KONTROLL AV STRÅLSKYDD Principer
Leveranskontroll görs före första kliniska användningen av utrustningen. Denna omfattar alla parametrar och funktioner som påverkar bildkvalitet och stråldos och utgångsvärden tas fram för att användas som jämförelseunderlag vid kommande årliga kontroller.
Röntgenutrustning och tillhörande kringutrustning kontrolleras i enlighet med Strålsäkerhetsmyndighetens författning SSMFS 2018:5. Konstaterade avvikelser åtgärdas snarast av teknisk personal. Prestandakrav på utrustningen samt handlingsplan vid konstaterade avvikelser finns dokumenterat på Bild- och funktionsteknik (BFT).
Utförande
Funktionen hos personliga strålskyddsutrustningar t ex blyförkläden kontrolleras årligen, se Strålskyddshandbok. Kontrollen dokumenteras.
Den dagliga kontrollen är att: • samtliga lampor fungerar • indikeringslampor fungerar • sifferdisplayer fungerar • samtliga enheter är klara för användning • samtliga delar finns och är korrekt fastsatta. |
| FÖRBEREDELSER PÅ RÖNTGENAVDELNINGEN Administrativa förberedelser Med remissen som underlag ankomstregisteras patienten i RIS (Radiologiskt Informations System) i receptionen på röntgenavdelningen. Speciella förberedelser Kontrollera om eventuellt gips/bandage ska vara kvar vid undersökningen. I övrigt inga förberedelser. Speciell läkemedelshantering Ingen speciell läkemedelshantering. |
|
PATIENTFÖRBEREDELSER OCH -SÄKERHET
Strålskydd
Strålskyddsåtgärder som kompression, gonadskydd och graviditetsfråga ska dokumenteras i RIS.
För de undersökningar för vilka Strålsäkerhetsmyndigheten har fastställt diagnostiska referensnivåer (DRN) (SSMFS 2018:5), bestäms stråldosen av sjukhusfysiker vid Strålningsfysik. Om stråldosen visar sig överskrida ska diagnostiska standardnivån (DSN) fastställas minst var tredje år samt efter ändringar av utrustning eller metod som kan påverka stråldosen till patienten (av sjukhusfysiker vid Strålningsfysik). Vid nyanskaffning av utrustning ska en ny bestämning ske. Om DSN visar sig överskrida DRN ska orsaken utredas och åtgärder vidtas för att minska stråldosen. Om den understigs ska orsaken utredas för att påvisa optimerad undersökning. Resultat dokumenteras och lämnas på anmodan till Strålsäkerhetsmyndigheten. |
|
UNDERSÖKNINGSPROCEDUR
Sidomarkering ska alltid göras. Markeringen ska helst placeras lateralt om det aktuella organet – väl synligt i bilden utan att skymma information.
Vid val av detektor bör den minsta storlek användas, där aktuell kroppsdel ryms, för att få den optimala bildupplösningen.
Bildkvalitet och exponering
Dokumentation
Rengöring |
| PATIENT - EFTERVÅRD Ej aktuell för dessa undersökningar. Patienten skickas hem från röntgenavdelningen eller till remitterande klinik eller annan eftervårdande klinik. |
|
BILDBEARBETNING OCH ARKIVERING
Ansvarig radiolog ansvarar för att:
|
| UTFORMNING AV UTLÅTANDE Efter bildbearbetning får läkaren remissen för granskning av undersökningen och diktering. Granskande radiolog kontrollerar bilder och remiss med avseende på ID, organ och sidomarkering. Utlåtandet ska innehålla en kort beskrivning av patologiska fynd och besvara frågeställningen. Vid fraktur kan vinkelställning, förkortning, felställning beskrivas i mm/cm eller grader. Vid tumör beskrivs eventuell destruktion, lokalisation, storlek, form och avgränsning (termer som permeativ, geografisk, sklerotisk, lytisk är praktiska). Urkalkning är svår att värdera på vanliga röntgenbilder; bör beskrivas som att urkalkning föreligger/föreligger ej. Vid långt utlåtande ska detta avslutas med en sammanfattning. Varje bild ska bedömas helt, även med avseende på bifynd av betydelse. Se även "Regiongemensamma riktlinjer för radiologiska utlåtanden” på vårdgivare.skane.se, vårdriktlinjer, bild- och funktionsmedicin, vårdprogram och riktlinjer, radiologiska utlåtanden. |
|
FELKÄLLOR
|
|
OLYCKSFALLSRISKER OCH ARBETSMILJÖPROBLEM
|
| MEDICINSKA KOMPLIKATIONER Inga. |
|
REFERENSER
|
| BILAGOR Eventuella metodspecifika bilagor finns vid respektive metod. |
|
Allmänt: Undersökningsproceduren och standardbildtagning är samma för vuxna och barn.
|
|
| Frågeställning | Projektion |
| Fraktur, luxation |
Frontalbild Sidobild Vridningar |
| Kontroll fraktur, luxation |
Frontalbild Sidobild (Vridningar endast efter läkarordination) |
|
Artrit, artros, tumör, infektion, läkt artrodes, proteslossning, skelettförändring |
Frontalbild Sidobild |
| Fri kropp |
Frontalbild Sidobild Vridningar |
| Rotationsbestämning av suprakondylär humerus-fraktur: | Utförs med datortomografi (datortomografi är icke ackrediterad metod) |
|
Allmänt: Bildgivande media direkt under armbågen.
Undersökningsproceduren och standardbildtagning är samma för vuxna och barn.
|
|
| Allmänna bildkriterier: På samtliga bilder ska distala humerus, proximala radius, proximala ulna och mjukvävnaderna ses. Vid protesläge ska dessutom hela protesen och all cement avbildas. | |
| Grundinställning - projektion: | |
| Frontalbild vid sträckt armbåge | |
|
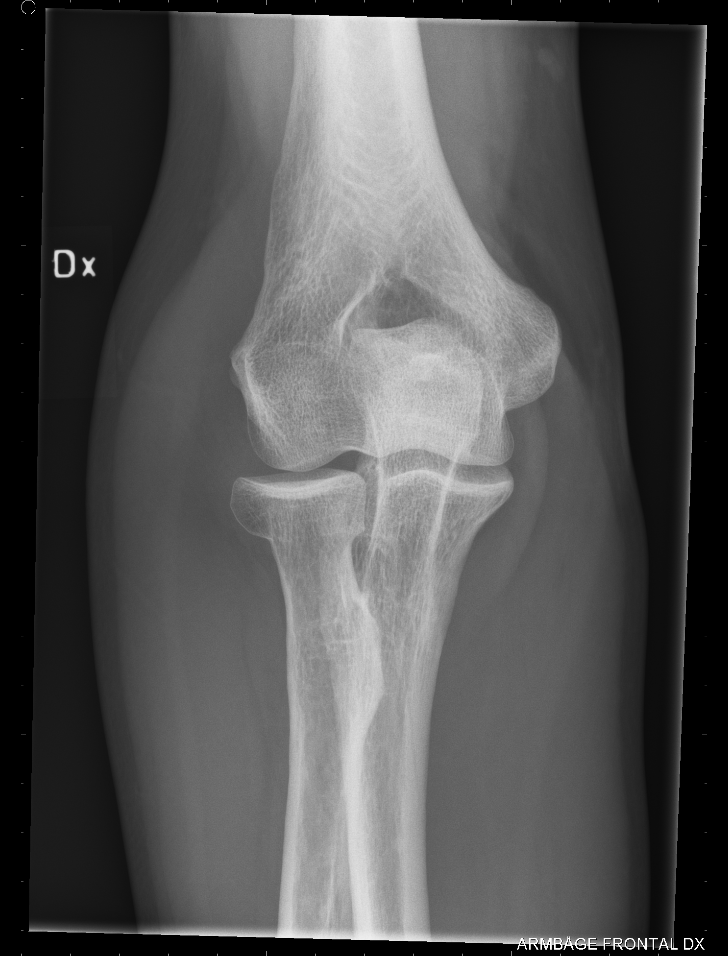 |
| Kriterier för korrekt bildframställning | |
|
|
| Frontalbild vid böjd armbåge | Används endast när patienten inte kan sträcka i armbågsleden |
|
|
| Kriterier för korrekt bildframställning | |
|
|
| Sidobild | |
|
|
| Kriterier för korrekt bildframställning | |
|
|
| Vridningar vid sträckt armbåge | |
|
Inåtroterad
Utåtroterad |
| - inåtroterad | Kriterier för korrekt bildframställning |
|
|
| - utåtroterad | |
|
|
| Vridningar vid böjd armbåge | Används endast när patienten inte kan sträcka i armbågsleden |
|
|
| - inåtroterad | Kriterier för korrekt bildframställning |
|
|
| - utåtroterad | |
|
|
|
Allmänt:
Vid alla undersökningar kan tomosyntes komma ifråga efter läkarordination. Undersökningsplan bestäms av läkare.
Armbåge : 2 mm |
|
|
Lund 6, 9, 10, 21, 22, 24, 28, 29 Eslöv E1 Malmö akutrtg 103, 105 Malmö barnrtg 403 Malmö skelettrtg 102, 103, 104, 106, 107 Trelleborg 2, 3, 4
Metodgrupp: Ingvar Kristiansson, Daniel Molina, Eva Persson, Nikola Jelecanin, Filippa Olin, Anita Brinck |